#UnidosSomosMaisFortes
03/06/2016
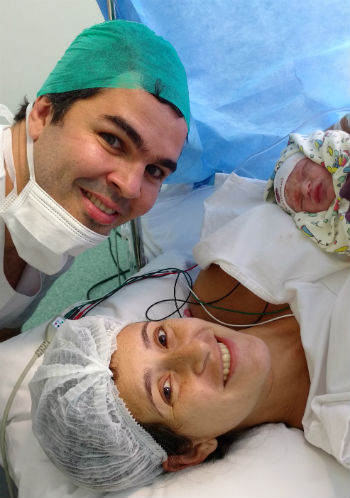
A síndrome do anticorpo antifosfolípideo (SAF) não deixou a professora de educação física Cristiane Padrão, de 36 anos, desistir do sonho de carregar um filho no colo. Daniel nasceu em 27 de abril, depois da mãe tomar duas injeções diárias de anti-coagulantes durante toda a gestação
Avanços nas técnicas diagnósticas e melhoria dos medicamentos garantiram melhor controle das patologias e beneficiaram a maternidade, mas a gestação exige cuidados e acompanhamento especiais
Existe o risco, mas ele não é mais barreira. Ainda hoje, pacientes ouvem de seus médicos que não deveriam engravidar pelo fato de terem determinadas doenças reumatológicas auto-imunes. Mas a medicina evoluiu. Carregar um filho no colo já é um sonho possível. Embora sobrem conceitos errados. E faltem informações. Por muito tempo, a reumatologia perseguiu mais anos e qualidade de vida para seus pacientes. O aprimoramento dos métodos diagnósticos permitiu identificar as patologias mais cedo, antes de maiores complicações. A descoberta de novos medicamentos revolucionou a área e ampliou as perspectivas. Essa paciente, agora, tem chances de viver mais e melhor. E com menos impacto da doença. Pode sonhar com o futuro. Sonhar com a gravidez.
Mas não é uma gestação qualquer. “Costumo dizer às minhas pacientes que não preciso ser o primeiro a saber que querem engravidar. Mas depois do marido, preciso ser o segundo.
A palavra de ordem é planejamento”, defende o reumatologista Roger Levy, professor da Universidade do Estado do Rio de Janeiro (UFRJ), vice-presidente da Sociedade de Reumatologia do Rio de Janeiro. Referência em gestação em doenças reumáticas, Levy explica que algumas patologias auto-imunes, como o lúpus eritematoso sistêmico (LES), podem piorar durante agravidez.
A síndrome do anticorpo antifosfolipídeo (SAF) aumenta o risco de abortamento. Na artrite reumatóide (AR), alguns medicamentos são proibidos na gestação.
DOENÇAS AUTO-IMUNES
Auto-imunidade é uma condição em que o sistema imune, que é nosso sistema de defesa, passa a agredir, por “engano”, estruturas do nosso corpo, como fariam micróbios invasores. Algum grau de auto-imunidade ocorre na maioria de nós, sem, no entanto, causar uma patologia. A doença auto-imune ocorre quando essa auto-imunidade se perpetua ou se intensifica a ponto de causar danos ao nosso corpo. Há mais de 80 doenças onde a auto-imunidade tem um papel importante, muitas delas reumatológicas. Em muitas existe também um agente infeccioso desencadeando a auto-imunidade, como um vírus ou uma bactéria.
Segundo o reumatologista Boris Cruz, secretário da Sociedade Mineira de Reumatologia, diferentes trabalhos descrevem que até 50% das pacientes lúpicas, por exemplo, podem ter uma piora da doença durante a gravidez e também no período pós-parto. “Ainda que não bem esclarecido, parece haver alguma relação entre a imunidade da mãe e os níveis de hormônios femininos, caso do estrógeno, que aumenta na gravidez. Há também alterações na gestante para se adaptar ao feto, que contém carga genética do pai. Isso pode estimular as células que compõem o sistema de imunológico da mãe”, explica. Há duas décadas, isso não estava bem esclarecido. Além disso, essas doenças eram mais difíceis de serem controladas e engravidar era um problema.
Como todas são doenças crônicas, o objetivo maior era melhorar a sobrevida e a qualidade de vida. Isso foi sendo cada vez mais alcançado. Quando uma paciente tem sua doença melhor controlada é natural que ela faça planos de vida. E entre eles, muitas vezes, está a gravidez”, explica Levy, também coordenador da Comissão de Vasculopatias da Sociedade Brasileira de Reumatologia. Mas muitas ainda têm medo.
“Trinta por cento das mulheres, no terceiro trimestre da gravidez, podem desenvolver a síndrome do túnel do carpo.
É comum na gravidez, em todo o mundo. Mas quando isso ocorria com uma mulher com lúpus logo achavam que era decorrente da doença”, lembra. Muitas ainda ouvem, de seus próprios reumatologistas, que não é possível.
Hoje a gente entende melhor, consegue tratar a prevenir problemas e sabe identificar os fatores de risco. Chamamos de gravidez de alto risco não porque achamos que a paciente vai ter um problema, mas para que tenha cuidados e atenção especiais. O acompanhamento multidisciplinar também é fundamental. Quando a gestante é acompanhada por uma equipe experiente o processo tende a ser mais seguro e ter bons resultados”, defende Levy. A professora de educação física Cristiane Padrão, de 36 anos, e seu marido, o engenheiro mecânico Ricardo Lemos, de 35, só tiveram coragem de enfrentar o processo quando encontraram uma equipe especializada, e que já havia colocado vários bebês no mundo.
SUPERAÇÃO Em 2011, logo após o casal de mineiros se mudar para o Rio de Janeiro, Cristiane ficou internada uma semana por causa de uma trombose venosa profunda e embolia pulmonar. Depois de seis meses de tratamento, investigando a causa da trombose, foi diagnosticada com síndrome do anticorpo antifosfolipídeo (SAF). Por toda a vida ela dependerá de anticoagulantes para prevenir novos eventos trombóticos. “Além dos medicamentos, a doença exige alguns cuidados, como alimentação equilibrada e exames de sangue periódicos. Fui desde o início bem orientada a respeito de todas as complicações, principalmente durante a gravidez, uma vez que tinha muita vontade de ser mãe”, conta.
Sendo uma gravidez considerada de alto risco, Cristiane sabia o que poderia enfrentar, como abortos, trombose e hemorragia, e dos cuidados que deveria adotar para ter uma gravidez tranquila. “Cheguei a pensar em desistir no primeiro momento, por medo, insegurança e, principalmente, por não ter encontrado médicos que me passassem total confiança. Mas quando encontrei uma equipe especializada, a vontade, a coragem e a certeza de que queria engravidar reapareceram. Especialista em trombofilia, meu obstetra me deixou segura. Isso fez toda a diferença. Além do apoio da família e do meu marido, que esteve ao meu lado durante todo o tempo”, lembra. Mas viria outro desafio no caminho.
O parto de Cristiane Padrão precisou ser antecipado, mas a felicidade ao lado do marido Ricardo Lemos e do recém-chegado Daniel agora é completa
Nos exames periódicos que faz para acompanhar a atividade da SAF, ela descobriu que tem o anticorpo anti-Ro positivo, o que significa uma pré-disposição ao lúpus e riscos de complicações cardiológicas para o bebê. Mais um obstáculo. Mais medo. Mais um medicamento para prevenir a doença. E mais do que nunca a gravidez precisava ser bem planejada. A paciente foi orientada a trocar o anticoagulante, já que o medicamento que usava antes está associado à má formação fetal. Ela também passou a depender de duas injeções diárias do anticoagulante, além de outros medicamentos. “Fiz ecocardiograma fetal uma vez por semana, da 16ª a 32ª semana, além de me consultar com o obstetra e fazer as ultrassonografias com mais frequência”, conta.
Em 27 de abril, toda essa luta mostrou seu sentido. Cristiane deu a luz a Daniel. O parto estava planejado para a 38ª ou 39ª semana, para evitar o risco de hemorragia caso entrasse em trabalho de parto. No último ultrassom, já com 38 semanas, foi verificado que ela estava com pouco líquido amniótico e o bebê tinha baixo peso. “Meu parto foi antecipado para o dia seguinte do ultrassom para evitar maiores complicações. A equipe médica me passou tanta segurança que eu estava super tranquila na hora. E tudo deu certo. Segurar o Daniel no meu colo foi a melhor sensação da minha vida. Era muita emoção, muita alegria. E neste momento lindo percebi que minha coragem, minha fé e meu amor foram mais fortes que todos os meus medos. E estava certa que tudo valeu a pena”.
Cristiane não teve complicações durante a gestação. Sentiu enjôos e cansaço, como outras gestantes, mas confessa que aplicar as injeções não era agradável. “Doía, ardia e minha barriga ficou com muitos hematomas, mas a vontade de ser mãe era mais forte e tirei isso de letra. As mulheres com o mesmo diagnóstico e desejo de engravidar devem procurar orientação especializada. Devem saber dos riscos e ter coragem para enfrentar os obstáculos. Não é fácil, requer disciplina, mas vale muito a pena”, desabafa. Todo o esforço foi celebrado com uma foto especial. Cristiane e o marido guardaram cada uma das 460 injeções. Ela pegou Daniel no colo e, envoltos pelas embalagens da medicação que protegeram os dois durante todo o processo, eternizaram essa lembrança.
AVANÇOS
Com vasta experiência em SAF, o reumatologista Claudio Galarza-Maldonado, da Unidad de Enfermedades Reumaticas y Autoinmunes, (Unera) do Centro de Lupus de Cuenca, no Equador, vivenciou transformações profundas na reumatologia dedicada à gestação. Segundo o especialista, nos últimos anos a SAF é diagnosticada com mais frequência, sobretudo a SAF obstétrica, que se manifesta exatamente na gestação. Isso se deve ao fato de mais reumatologistas trabalharem em conjunto com ginecologistas e também a uma maior difusão da síndrome entre a comunidade médica e a população. Outras razões para as mais mulheres com SAF estarem dando a luz a bebês saudáveis são os testes de anticorpos mais rápidos e mais baratos.
Algumas das principais referência no assunto, Cláudio Galarza, Munther Khamashta, Eliza Chakravarty e Roger Levy participaram de um painel sobre gravidez e doenças reumáticas durante o Congresso Panamericano de Reumatologia (Panlar), realizado em abril, na Cidade do Panamá
A elaboração de protocolos de tratamento e critérios de classificação e diagnóstico e medicamentos mais acessíveis também transformaram esse cenário. O êxito, hoje, pode ser superior a 80% com esse modelo de tratamento. Sem ele, o fracasso também é superior a 80% dos casos”, comenta. Geralmente, as pacientes chegam à clínica depois de terem sofrido várias perdas gestacionais, encaminhadas pelos ginecologistas ou indicadas por outras pacientes. As perdas fetais, o atraso no crescimento ultra-uterino, a pré-eclampsia e a prematuridade do bebê são as principais complicações. Há poucos dados sobre a interferência da SAF na fertilidade. Uma das mudanças expressivas foi o uso frequente das aspirinas ou heparinas de baixo peso molecular durante a gravidez.



Nenhum comentário:
Postar um comentário